درمان بی اختیاری ادرار
درمان بی اختیاری ادرار
درمان بی اختیاری ادرار : منظور از بی اختیاری ادرار ، دفع غیرارادی ادرار می باشد و در صورت بروز می تواند کیفیت زندگی فرد را تحت الشعاع قرار دهد.
علل بروز بی اختیاری ادرار
لازم به ذکر است که به طور کلی بی اختیاری ادرار ، ناشی از یک بیماری زمینه ای می باشد.
این عارضه در برخی موارد ، به صورت موقتی تظاهر می کند و معمولا در پی زایمان ایجاد می شود.
توجه داشته باشید که بی اختیاری ادرار در چنین مواردی ، به خودی خود درمان شده و برطرف می گردد.
اما متاسفانه بی اختیاری ادرار در اکثر موارد ؛ ناشی از ضعف عضلات کف لگن ، اختلالات دفعی ، زایمان های طبیعی ، جراحی مجاری ادار ، مشکلات مغزی اعم از پارکینسون ، چاقی مفرط ، سکته مغزی و غیره بوده و به صورت پیشرونده و مزمن می باشد.
در این موارد ، می بایست جهت درمان بی اختیاری ادرار به پزشک متخصص مراجعه نموده و اقدام به درمان اساسی نمود.
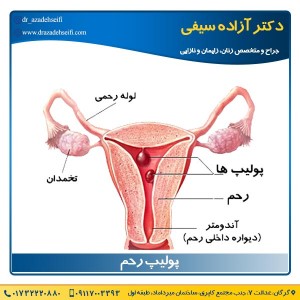
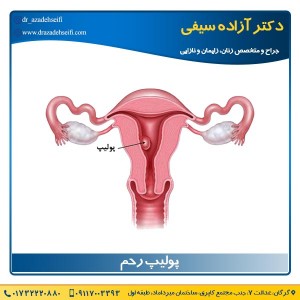
انواع بی اختیاری ادرار
- بی اختیاری ادرار استرسی :
این نوع از بی اختیاری ادرار ، غالبا در اثر زایمان های متعدد اتفاق می افتد.
زیرا در صورت داشتن زایمان های مکرر ، زاویه طبیعی گردن مثانه به هم خورده و به این ترتیب فرد در هنگام خندیدن و عطسه کردن ممکن است با بی اختیاری ادرار مواجه شود.
- بی اختیاری ادرار فوریتی :
این نوع بی اختیاری ادرار به این معنا است که فرد بلافاصله پس از احساس نیاز به دفع ادرار ، دچار خروج و نشت ناگهانی ادرار می شود.
بی اختیاری ادرار فوریتی و عدم کنترل مثانه ؛ اغلب به دلیل آسیب عصب ناشی از ابتلا به برخی بیماری ها همچون عفونت دستگاه ادراری ، دیابت ، سکته و دیگر شرایط پزشکی رخ می دهد.
- بی اختیاری ادرار عملکردی :
در بی اختیاری ادرار از نوع عملکردی ، مکانیزم ساختاری دستگاه ادراری با هیچ گونه نقصی مواجه نبوده و بی اختیاری ادرار تنها به دلیل وجود برخی بیماری ها نظیر دیابت ، سکته مغزی و پارکینسون اتفاق می افتد.
انواع دیگر بی اختیاری ادرار عبارتند از :
- بی اختیاری مادرزادی
- بی اختیاری مرکب
- بی اختیاری ناشی از درمان
- بی اختیاری ناشی از وجود فیستول ( نوعی عارضه مقعدی یا نشیمنگاهی است )
درمان بی اختیاری ادراری
به طور کلی در وهله اول به منظور درمان بی اختیاری ادرار ؛ پزشک متخصص ، روش های درمانی کم تهاجمی را مدّ نظر قرار می دهد.
برخی از مهم ترین روش های کم تهاجمی که غالبا در راستای درمان بي اختياري ادرار ، توسط پزشکان توصیه می گردد عبارتند از :
- نگه داشتن ادرار طی مدت زمان کوتاهی حدودا ۱۰ دقیقه ، جهت افزایش فواصل زمانی بین هر بار اجابت مزاج
- تخلیه ادرار قبل از احساس نیاز ضروری به دفع آن
- تخلیه ادرار به طور کامل در هنگام دفع
- کنترل میزان مایعات مصرفی
- تمرین عضلات کف لگن ( تمرینات کِگل ) ، به منظور تقویت ماهیچه ها و عضلات این ناحیه
- دارو درمانی
- دستگاه های پزشکی
- جراحی با اسلینگ
داروهای کنترل بی اختیاری ادرار
ممکن است پزشک شما برای درمان بی اختیاری ادرار ، نیاز به استفاده از درمان دارویی را صلاح ببیند و با تجویز داروهایی که می توانند با شل کردن عضلات و ماهیچه های گردن مثانه ، منجر به دفع بهتر و راحت تر ادرار شوند اقدام به درمان شما نماید.
در برخی موارد هم ممکن است که جهت درمان بي اختياري ادرار ، استروژن های موضعی ( کرم های واژینال ) و قرص های استروژن که در جوانسازی بافت واژن نیز مؤثرند را برای شما تجویز نماید.
دستگاه های پزشکی در درمان بی اختیاری ادرار
- پساری : ابزاری موسوم به پساری که در حقیقت حلقه ای است که به منظور درمان بی اختیاری ادرار ، در داخل واژن بیمار قرار می گیرد.
در مواردی که بی اختیاری ادرار ناشی از افتادگی لگن یا رحم باشد و امکان استفاده از درمان های ترمیمی برای فرد وجود نداشته باشد ، درمان به کمک پساری مؤثر خواهد بود.
- مخروط کگل : مخروط کگل دارای سه سایز مختلف و ۶ عدد وزنه است که می بایست در هنگام انجام تمرینات کگل ، داخل واژن فرد قرار داده شود.
لازم به ذکر است که استفاده از این دستگاه حدودا ۳۰ الی ۷۰ درصد در موفقیت آمیز بودن نتیجه ورزش کگل ، مؤثر می باشد.
درمان قطعی بی اختیاری ادرار
برای درمان نوعی از بی اختیاری ادرار که در هنگام خندیدن و سرفه کردن یا انجام برخی فعالیت ها اتفاق می افتد ؛ جراحی با اسلینگ ، قطعی ترین روش درمان خواهد بود.
در این روش ، از مش های نواری مصنوعی استفاده می شود که آن ها را در بخش تحتانی مجاری ادرار تعبیه می کنند تا به این ترتیب با بسته نگاه پیشابراه ، ترمیم ماهیچه های لگن و بزرگ کردن حجم مثانه جهت نگه داری حجم بیشتری از ادرار ؛ از بروز ادرار ناگهانی پیشگیری به عمل آید.